
Phẫu thuật nội soi ổ bụng điều trị giãn tĩnh mạch tinh
Giãn tĩnh mạch tinh là bệnh lý thường gặp chiếm 10 - 15% ở nam giới bình thường và 30 - 40% ở nam giới vô sinh do giãn xoắn bất thường của tĩnh mạch tinh đoạn trong thừng tinh, gây trào ngược máu vào tĩnh mạch tinh trong. Từ năm 1992, phẫu thuật nội soi điều trị giãn tĩnh mạch tinh đã được ứng dụng rộng rãi và đem lại hiệu quả đáng kể trong việc điều trị giúp cải thiện triệu chứng cũng như chất lượng tinh trùng ở bệnh nhân giãn tĩnh mạch tinh.
I. Đặt vấn đề
Giãn tĩnh mạch tinh (TMT) được định nghĩa là tình trạng giãn ngoằn ngoèo của đám rối tĩnh mạch tinh hoàn nằm trong bìu. Theo ước tính, tỉ lệ mắc bệnh thường 10 – 15% ở nam giới bình thường, tỉ lệ này tăng lên trên 30% ở nam giới vô sinh nguyên phát và lên tới 81% ở nam giới vô sinh thứ phát (1).
Giãn TMT là tình trạng giãn bất thường của đám rối tĩnh mạch tinh nằm trong bìu, thường là do sự trào ngược máu từ tĩnh mạch thận ở bên trái và tĩnh mạch chủ ở bên phải về tĩnh mạch tinh trong. Bệnh thường xảy ra ở một bên và phần lớn các trường hợp là ở bên trái. Giãn TMT nguyên phát do không có van trong tĩnh mạch tinh, khuyết van tĩnh mạch hay hệ thống van tĩnh mạch suy yếu. Giãn TMT thứ phát do chèn ép tĩnh mạch của các cơ quan xung quanh như trong hội chứng Nutcracker, trên bệnh nhân u thận... làm tăng áp lực trong tĩnh mạch thận (2).
Theo WHO năm 2010 ghi nhận:
- Vô sinh nam có 50% bất thường trong tinh dịch đồ, trong đó GTMT chiếm 25.4% tinh dịch đồ bất thường.
- Khoảng 20% hiếm muộn vì bệnh GTMT. Trong đó: 35-40% đàn ông hiếm muộn nguyên phát và 69-81% hiếm muộn thứ phát vì bệnh này.
Trước đây, thắt tĩnh mạch tinh thường được mổ mở, tuy nhiên tỉ lệ biến chứng còn cao (từ 5-30%) bao gồm: tràn dịch màng tinh hoàn, teo tinh hoàn, thắt nhầm ống dẫn tinh, tụ máu và nhiễm khuẩn. Đến năm 1992, Donovan là người đầu tiên báo cáo trường hợp phẫu thuật nội soi ổ bụng thắt tĩnh mạch tinh để điều trị vô sinh. Với những ưu điểm như thời gian phẫu thuật ngắn hơn, ít đau sau mổ, thời gian hồi phục sớm và quan trọng là giảm được nhiều biến chứng. Từ đó, phương pháp này càng được ưu tiên áp dụng rộng rãi trong điều trị giãn tĩnh mạch tinh và vẫn là một trong những lựa chọn của nhiều nhà phẫu thuật viên cho đến nay(3).
Giãn tĩnh mạch tinh (TMT) được định nghĩa là tình trạng giãn ngoằn ngoèo của đám rối tĩnh mạch tinh hoàn nằm trong bìu. Theo ước tính, tỉ lệ mắc bệnh thường 10 – 15% ở nam giới bình thường, tỉ lệ này tăng lên trên 30% ở nam giới vô sinh nguyên phát và lên tới 81% ở nam giới vô sinh thứ phát (1).
Giãn TMT là tình trạng giãn bất thường của đám rối tĩnh mạch tinh nằm trong bìu, thường là do sự trào ngược máu từ tĩnh mạch thận ở bên trái và tĩnh mạch chủ ở bên phải về tĩnh mạch tinh trong. Bệnh thường xảy ra ở một bên và phần lớn các trường hợp là ở bên trái. Giãn TMT nguyên phát do không có van trong tĩnh mạch tinh, khuyết van tĩnh mạch hay hệ thống van tĩnh mạch suy yếu. Giãn TMT thứ phát do chèn ép tĩnh mạch của các cơ quan xung quanh như trong hội chứng Nutcracker, trên bệnh nhân u thận... làm tăng áp lực trong tĩnh mạch thận (2).
Theo WHO năm 2010 ghi nhận:
- Vô sinh nam có 50% bất thường trong tinh dịch đồ, trong đó GTMT chiếm 25.4% tinh dịch đồ bất thường.
- Khoảng 20% hiếm muộn vì bệnh GTMT. Trong đó: 35-40% đàn ông hiếm muộn nguyên phát và 69-81% hiếm muộn thứ phát vì bệnh này.
Trước đây, thắt tĩnh mạch tinh thường được mổ mở, tuy nhiên tỉ lệ biến chứng còn cao (từ 5-30%) bao gồm: tràn dịch màng tinh hoàn, teo tinh hoàn, thắt nhầm ống dẫn tinh, tụ máu và nhiễm khuẩn. Đến năm 1992, Donovan là người đầu tiên báo cáo trường hợp phẫu thuật nội soi ổ bụng thắt tĩnh mạch tinh để điều trị vô sinh. Với những ưu điểm như thời gian phẫu thuật ngắn hơn, ít đau sau mổ, thời gian hồi phục sớm và quan trọng là giảm được nhiều biến chứng. Từ đó, phương pháp này càng được ưu tiên áp dụng rộng rãi trong điều trị giãn tĩnh mạch tinh và vẫn là một trong những lựa chọn của nhiều nhà phẫu thuật viên cho đến nay(3).
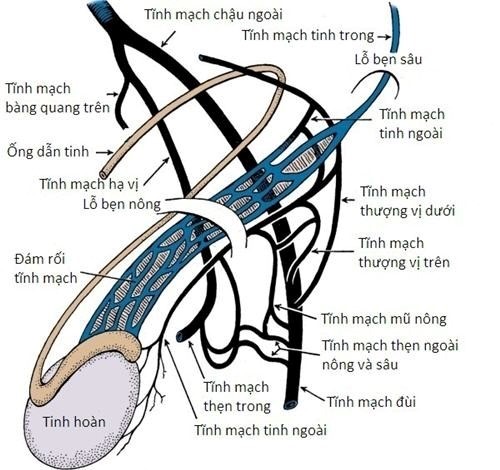
II. Chẩn đoán và phẫu thuật
Tiêu chuẩn chẩn đoán giãn tĩnh mạch thừng tinh
Lâm sàng: bệnh nhân xuất hiện thấy khối mềm cố định không đều ở vùng bìu, nhất là bên trái. Khối này có cảm giác giống như một búi giun. không đau, ấn xẹp, nằm phía trên hoặc đôi khi bao quanh tinh hoàn. Giãn TMT khi khám lâm sàng (4):
Độ 1: tĩnh mạch tinh giãn nhẹ, chỉ sờ thấy khi làm nghiệm pháp Valsalva.
Độ 2: tĩnh mạch tinh giãn khác to, dễ sờ thấy mà không cần nghiệm pháp Valsalva.
Độ 3: tĩnh mạch tinh giãn to, nhìn rõ qua da bìu (5).

- Chụp tĩnh mạch tinh: là tiêu chuẩn vàng, nhưng xâm lấn và nhiều biến chứng nên chỉ dùng trong nghiên cứu.
- Siêu âm Doppler Stethoscope.
- Siêu âm Doppler bìu.
- Chụp mạch máu phóng xạ hạt nhân.
- Đo nhiệt độ bìu.
- Xét nghiệm tinh dịch đồ.
- Hormon hướng sinh dục (FSH, LH) và Hormon sinh dục nam.
- Siêu âm Doppler màu xác định có giãn tĩnh mạch thừng tinh phải có 2 tiêu chuẩn chính:
Có ít nhất một tĩnh mạch có đường kính trên 2mm.
Có hồi lưu tĩnh mạch khi thực hiện nghiệm pháp Valsalva.
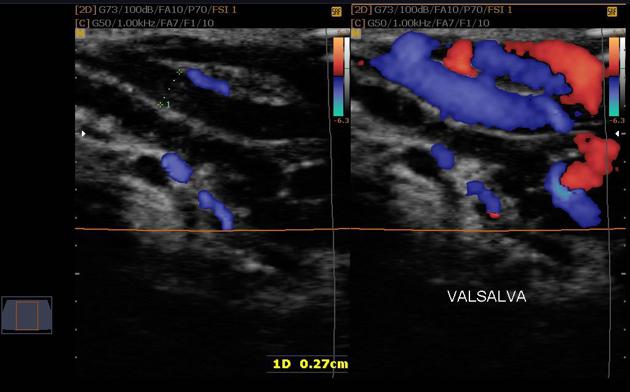
Những tiêu chuẩn như teo tinh hoàn, giãn các tĩnh mạch chi dưới, giãn tĩnh mạch thận trái, giãn tĩnh mạch chậu, các khối u bất thường vùng tiểu khung... cũng được ghi nhận để hỗ trợ chẩn đoán chính xác nguyên nhân.
Chỉ định phẫu thuật (4)
| Đối tượng | Chỉ dịnh |
| Đối với nam thiếu niên: | Chỉ định phẫu thuật khi giãn tĩnh mạch tinh hoàn (giãn tĩnh mạch tinh) độ 2, 3 kết hợp với chậm phát triển hoặc teo tinh hoàn cùng bên. |
| Đối với nam giới trưởng thành: | Giãn tĩnh mạch tinh gây khó chịu hoặc đau tức bìu kéo dài không đáp ứng điều trị nội khoa. Giãn tĩnh mạch tinh kết hợp với bất thường tinh dịch đồ trên một cặp vợ chồng vô sinh sau khi đã đánh giá người vợ. |
Phẫu thuật nội soi trong ổ bụng thắt tĩnh mạch tinh
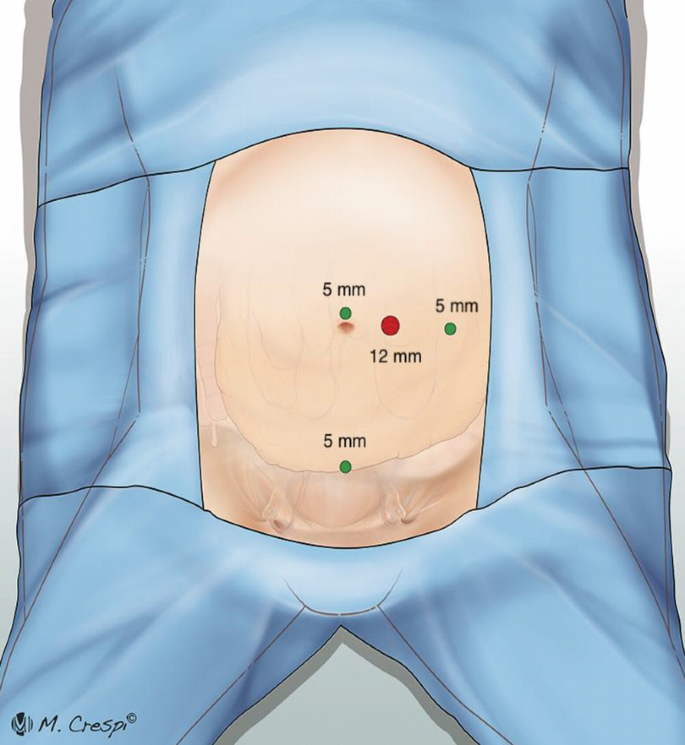
- Bệnh nhân được gây mê nội khí quản.
- Sau khi đặt các trocar, tiến hành bơm CO2 vào ổ bụng, bệnh nhân ở tư thế Trendelenburg, có thể nghiêng nhẹ 10 -15 độ sang phía đối diện.
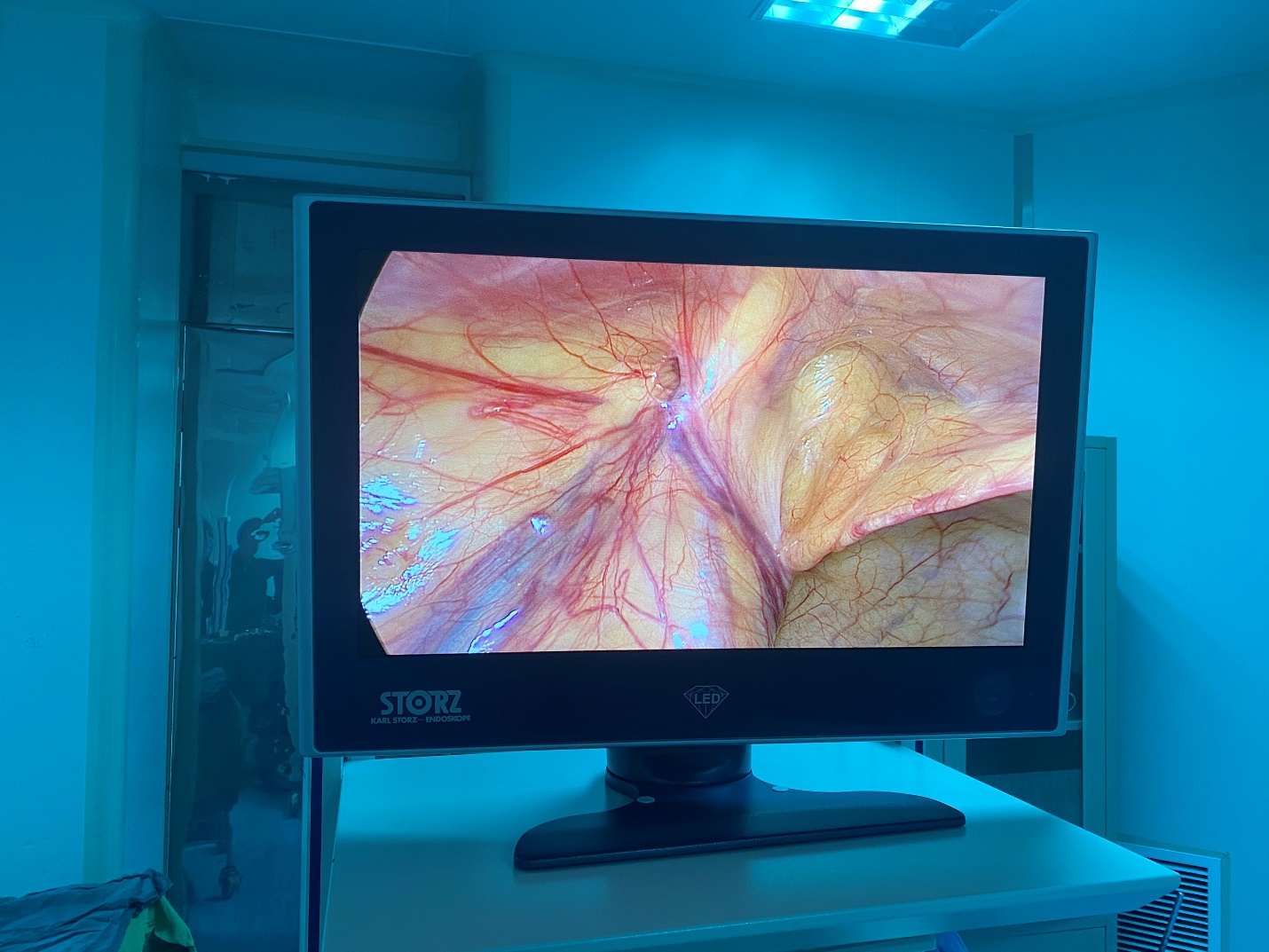
- Xác định tĩnh mạch tinh.
- Phẫu tích phúc mạc, bộc lộ động mạch, tĩnh mạch tinh kèm ống dẫn tinh.
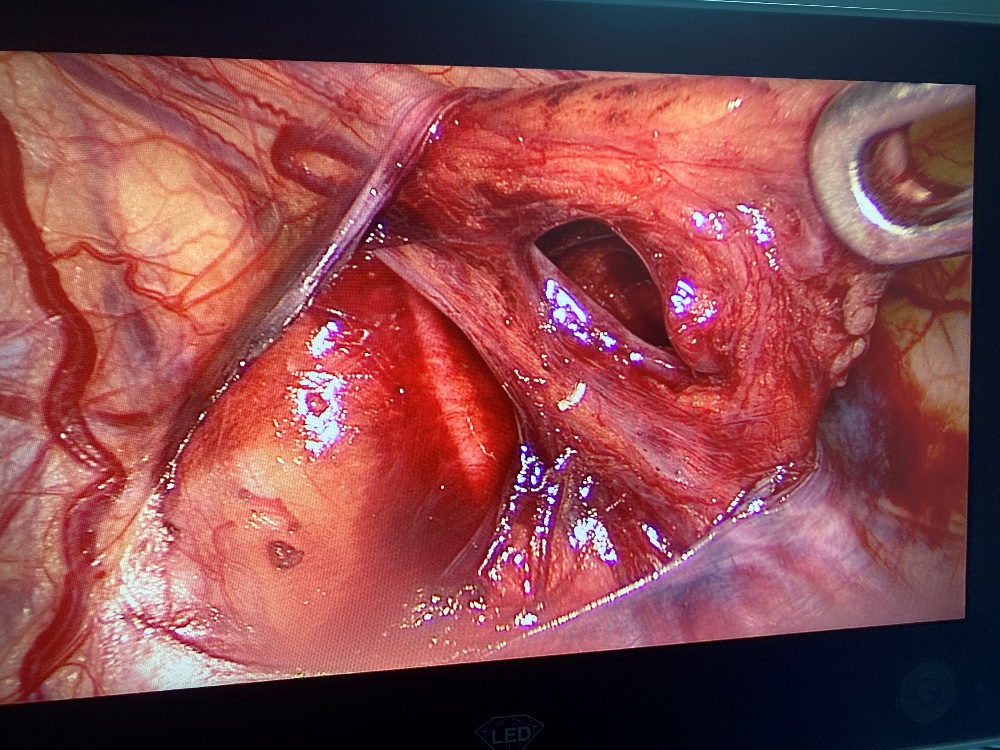
(Bệnh nhân được phẫu thuật tại khoa Ngoại tổng hợp – BVĐK Quảng Trị) - Tách chọn lọc tĩnh mạch tinh, thắt tĩnh mạch, bảo tồn động mạch, ống dẫn tinh.
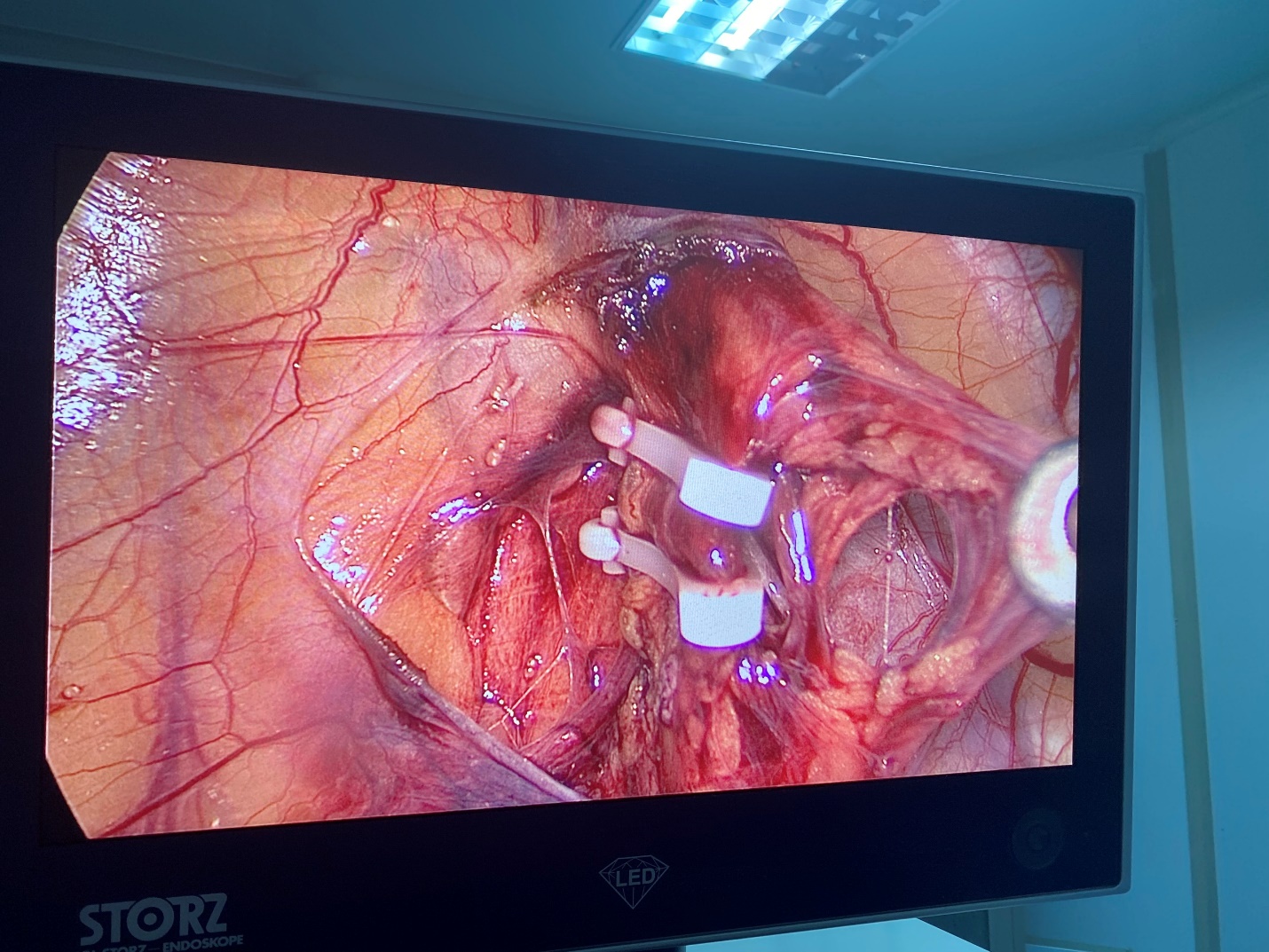
III. Bàn luận
Đối với phẫu thuật mở, tại vị trí bẹn bìu, động mạch tinh thường có kích thước nhỏ, hơn nữa lại đập rất yếu vì bị chèn ép bởi các cạnh của lỗ bẹn ngoài. Điều này làm cho việc nhận biết động mạch khó khăn. Ngoài ra, động mạch tinh lại được quây xung quanh bởi nhiều nhánh tĩnh mạch nhỏ (2 hoặc 3 nhánh) làm cho việc phẫu tích bảo tồn động mạch và phẫu tích thắt các nhánh tĩnh mạch kích thước nhỏ cũng khó khăn. Đây là một trong những lý do gây giãn tái phát và teo tinh hoàn sau phẫu thuật (6). Ưu điểm của phẫu thuật nội soi trong ổ bụng, giúp phẫu thuật viên xác định rõ hơn động mạch tinh, từ đó việc phẫu tích dễ dàng hơn, nâng cao kết quả phẫu thuật. Trong quá trình mổ, nếu việc xác định động mạch quá khó khăn, chúng tôi tiến hành tìm tĩnh mạch, phẫu tích riêng lẻ và thắt chọn lọc vì việc xác định tĩnh mạch sẽ dễ dàng hơn ( vì đường kính tĩnh mạch bao giờ cũng lớn hơn đường kính của động mạch), độ dày của thành mạch (thành của tĩnh mạch bao giờ cũng mỏng hơn thành của động mạch, nhất là trong trường hợp tĩnh mạch đang bị giãn chứa nhiều máu) và máu sẫm mầu trong lòng mạch (máu tĩnh mạch bao giờ cũng sẫm mầu hơn máu trong động mạch)(2),(7).
Trong phẫu thuật, việc nhận biết và kiểm soát các nhánh tĩnh mạch tinh có kích thước lớn và trung bình tương đối thuận lợi nhưng việc nhận biết và kiểm soát các nhánh tĩnh mạch tinh có kích thước nhỏ lại khó khăn hơn nhiều. Đây là một thách thức lớn đối với phẫu thuật viên bởi lẽ nếu thắt không hết, các nhánh này sẽ giãn thứ phát làm gây nên hiện tượng giãn tái phát về sau. Đối với phẫu thuật nội soi ổ bụng có độ phóng đại lớn đã giúp chúng tôi nhận biết và kiểm soát triệt để các nhánh này, chính vì vậy hiện tương giãn tái phát đã ít được ghi nhận. Ngoài ra, kinh nghiệm của chúng tôi là không nên cố gắng phẫu tích riêng từng tĩnh mạch để thắt hai đầu rồi cắt, mà chúng tôi chỉ cô lập tĩnh mạch ra khỏi các thành phần lân cận, rồi sau đó dùng dao điện để đốt một đoạn tĩnh mạch. Việc đốt như vậy cũng đủ để bít tắc sự thông thương giữa phần trên và dưới của đoạn tĩnh mạch (5), (7).
Ba biến chứng phổ biến sau thắt TMT là tràn dịch màng tinh hoàn, tái phát và teo tinh hoàn. Tràn dịch màng tinh hoàn là hậu quả của việc thắt phải các nhánh bạch mạch làm cản trở sự dẫn lưu bạch huyết. Tái phát là do không thắt được các nhánh TMT ngoài hoặc không thắt hết các nhánh TMT trong có kích thước nhỏ. Các tĩnh mạch này sẽ giãn thứ phát sau phẫu thuật do tăng cường hồi lưu tĩnh mạch trở về qua các nhánh này. Teo tinh hoàn là do làm tổn thương các nhánh động mạch trong thừng tinh như động mạch tinh hoàn, động mạch ống dẫn tinh và động mạch cơ bìu. Với các phẫu thuật viên có kỹ năng tốt và kinh nghiệm sẽ giúp hạn chế được rất nhiều các biến chứng này (4).
IV. Kết luận
Nhiều tài liệu công bố những công trình nghiên cứu bất thường của van tĩnh mạch gây giãn tĩnh mạch tinh. Hiện tượng tăng nhiệt độ ở bìu gây giảm sản xuất tinh trùng, giảm số lượng tinh trùng, khả năng di chuyển của tinh trùng, tăng số lượng tinh trùng dị dạng và làm tăng khả năng vô sinh ở nam giới. Đau cũng là một triệu chứng thường gặp và gây ảnh hưởng lớn đên chất lượng cuộc sống của người bệnh.
Phẫu thuật nội soi thắt tĩnh mạch tinh trong ổ bụng là phương pháp điều trị hiệu quả, thẩm mỹ, đem lại kết quả tốt và nhanh hồi phục cho người bệnh.
TÀI LIỆU THAM KHẢO
1. Hauser R. Varicocele and male infertility: Part II: Varicocele: effect on sperm functions. Hum Reprod Update. 2001 Sep 1;7(5):482–5.
2. Donovan JF, Winfield HN. Laparoscopic Varix Ligation. J Urol. 1992 Jan;147(1):77–81.
3. Zavattaro M, Ceruti C, Motta G, Allasia S, Marinelli L, Di Bisceglie C, et al. Treating varicocele in 2018: current knowledge and treatment options. J Endocrinol Invest. 2018 Dec;41(12):1365–75.
4. Cho CL, Esteves SC, Agarwal A. Indications and outcomes of varicocele repair. Panminerva Med [Internet]. 2019 Apr [cited 2023 Dec 20];61(2). Available from: https://www.minervamedica.it/index2.php?show=R41Y2019N02A0152
5. Johnson D, Sandlow J. Treatment of varicoceles: techniques and outcomes. Fertil Steril. 2017 Sep;108(3):378–84.
6. Hopps CV, Lemer ML, Schlegel PN, Goldstein M. Intraoperative Varicocele Anatomy: A Microscopic Study of the Inguinal Versus Subinguinal Approach. J Urol. 2003 Dec;170(6):2366–70.
7. Belkovsky M, Passerotti CC, Maximiano LF, Otoch JP, Cruz JASD. The learning curve of bilateral laparoscopic varicocelectomy: a prospective study. Rev Colégio Bras Cir. 2023;50:e20233456.
Đối với phẫu thuật mở, tại vị trí bẹn bìu, động mạch tinh thường có kích thước nhỏ, hơn nữa lại đập rất yếu vì bị chèn ép bởi các cạnh của lỗ bẹn ngoài. Điều này làm cho việc nhận biết động mạch khó khăn. Ngoài ra, động mạch tinh lại được quây xung quanh bởi nhiều nhánh tĩnh mạch nhỏ (2 hoặc 3 nhánh) làm cho việc phẫu tích bảo tồn động mạch và phẫu tích thắt các nhánh tĩnh mạch kích thước nhỏ cũng khó khăn. Đây là một trong những lý do gây giãn tái phát và teo tinh hoàn sau phẫu thuật (6). Ưu điểm của phẫu thuật nội soi trong ổ bụng, giúp phẫu thuật viên xác định rõ hơn động mạch tinh, từ đó việc phẫu tích dễ dàng hơn, nâng cao kết quả phẫu thuật. Trong quá trình mổ, nếu việc xác định động mạch quá khó khăn, chúng tôi tiến hành tìm tĩnh mạch, phẫu tích riêng lẻ và thắt chọn lọc vì việc xác định tĩnh mạch sẽ dễ dàng hơn ( vì đường kính tĩnh mạch bao giờ cũng lớn hơn đường kính của động mạch), độ dày của thành mạch (thành của tĩnh mạch bao giờ cũng mỏng hơn thành của động mạch, nhất là trong trường hợp tĩnh mạch đang bị giãn chứa nhiều máu) và máu sẫm mầu trong lòng mạch (máu tĩnh mạch bao giờ cũng sẫm mầu hơn máu trong động mạch)(2),(7).
Trong phẫu thuật, việc nhận biết và kiểm soát các nhánh tĩnh mạch tinh có kích thước lớn và trung bình tương đối thuận lợi nhưng việc nhận biết và kiểm soát các nhánh tĩnh mạch tinh có kích thước nhỏ lại khó khăn hơn nhiều. Đây là một thách thức lớn đối với phẫu thuật viên bởi lẽ nếu thắt không hết, các nhánh này sẽ giãn thứ phát làm gây nên hiện tượng giãn tái phát về sau. Đối với phẫu thuật nội soi ổ bụng có độ phóng đại lớn đã giúp chúng tôi nhận biết và kiểm soát triệt để các nhánh này, chính vì vậy hiện tương giãn tái phát đã ít được ghi nhận. Ngoài ra, kinh nghiệm của chúng tôi là không nên cố gắng phẫu tích riêng từng tĩnh mạch để thắt hai đầu rồi cắt, mà chúng tôi chỉ cô lập tĩnh mạch ra khỏi các thành phần lân cận, rồi sau đó dùng dao điện để đốt một đoạn tĩnh mạch. Việc đốt như vậy cũng đủ để bít tắc sự thông thương giữa phần trên và dưới của đoạn tĩnh mạch (5), (7).
Ba biến chứng phổ biến sau thắt TMT là tràn dịch màng tinh hoàn, tái phát và teo tinh hoàn. Tràn dịch màng tinh hoàn là hậu quả của việc thắt phải các nhánh bạch mạch làm cản trở sự dẫn lưu bạch huyết. Tái phát là do không thắt được các nhánh TMT ngoài hoặc không thắt hết các nhánh TMT trong có kích thước nhỏ. Các tĩnh mạch này sẽ giãn thứ phát sau phẫu thuật do tăng cường hồi lưu tĩnh mạch trở về qua các nhánh này. Teo tinh hoàn là do làm tổn thương các nhánh động mạch trong thừng tinh như động mạch tinh hoàn, động mạch ống dẫn tinh và động mạch cơ bìu. Với các phẫu thuật viên có kỹ năng tốt và kinh nghiệm sẽ giúp hạn chế được rất nhiều các biến chứng này (4).
IV. Kết luận
Nhiều tài liệu công bố những công trình nghiên cứu bất thường của van tĩnh mạch gây giãn tĩnh mạch tinh. Hiện tượng tăng nhiệt độ ở bìu gây giảm sản xuất tinh trùng, giảm số lượng tinh trùng, khả năng di chuyển của tinh trùng, tăng số lượng tinh trùng dị dạng và làm tăng khả năng vô sinh ở nam giới. Đau cũng là một triệu chứng thường gặp và gây ảnh hưởng lớn đên chất lượng cuộc sống của người bệnh.
Phẫu thuật nội soi thắt tĩnh mạch tinh trong ổ bụng là phương pháp điều trị hiệu quả, thẩm mỹ, đem lại kết quả tốt và nhanh hồi phục cho người bệnh.
TÀI LIỆU THAM KHẢO
1. Hauser R. Varicocele and male infertility: Part II: Varicocele: effect on sperm functions. Hum Reprod Update. 2001 Sep 1;7(5):482–5.
2. Donovan JF, Winfield HN. Laparoscopic Varix Ligation. J Urol. 1992 Jan;147(1):77–81.
3. Zavattaro M, Ceruti C, Motta G, Allasia S, Marinelli L, Di Bisceglie C, et al. Treating varicocele in 2018: current knowledge and treatment options. J Endocrinol Invest. 2018 Dec;41(12):1365–75.
4. Cho CL, Esteves SC, Agarwal A. Indications and outcomes of varicocele repair. Panminerva Med [Internet]. 2019 Apr [cited 2023 Dec 20];61(2). Available from: https://www.minervamedica.it/index2.php?show=R41Y2019N02A0152
5. Johnson D, Sandlow J. Treatment of varicoceles: techniques and outcomes. Fertil Steril. 2017 Sep;108(3):378–84.
6. Hopps CV, Lemer ML, Schlegel PN, Goldstein M. Intraoperative Varicocele Anatomy: A Microscopic Study of the Inguinal Versus Subinguinal Approach. J Urol. 2003 Dec;170(6):2366–70.
7. Belkovsky M, Passerotti CC, Maximiano LF, Otoch JP, Cruz JASD. The learning curve of bilateral laparoscopic varicocelectomy: a prospective study. Rev Colégio Bras Cir. 2023;50:e20233456.
Tác giả: Bs Ngô Quốc Thắng, Bs Lê Trung Hiếu.
Ý kiến bạn đọc
Bạn cần đăng nhập với tư cách là Thành viên chính thức để có thể bình luận
Những tin mới hơn
Những tin cũ hơn
Kiến thức y khoa
Góc tri ân
Album ảnh bệnh viện
-
 Tọa đàm ngày Quốc tế phụ nữ 8.3.2019
Tọa đàm ngày Quốc tế phụ nữ 8.3.2019
-
 Thành lập đơn vị đột quỵ - thầy thuốc ưu tú
Thành lập đơn vị đột quỵ - thầy thuốc ưu tú
thành lập đơn vị đột quỵ - thầy thuốc ưu tú
-
 Ngày thầy thuốc Việt Nam 27.2.2018
Ngày thầy thuốc Việt Nam 27.2.2018
ngày thầy thuốc Việt Nam 27.2.2018
-
 Hội thi quy tắc ứng xử 2018
Hội thi quy tắc ứng xử 2018
hội thi quy tắc ứng xử 2018
-
 Hội nghị khoa học tiết niệu 12.4.2019
Hội nghị khoa học tiết niệu 12.4.2019
Bạn đã không sử dụng Site, Bấm vào đây để duy trì trạng thái đăng nhập. Thời gian chờ: 60 giây
Gửi phản hồi