
Rối loạn khoáng chất và xương trong bệnh thận mạn
I. TỔNG QUAN
Gánh nặng toàn cầu của bệnh thận mạn đang gia tăng nhanh chóng và được dự đoán trở thành nguyên nhân thứ 5 dẫn đến tử vong của thế giới vào năm 2040. Tử vong của bệnh thận mạn liên quan đến nhiều yếu tố, trong đó có liên quan đến vai trò nội tiết của thận với chất khoáng và xương.
Tại Việt Nam việc tầm soát và điều trị rối loạn chuyển hoá khoáng chất và xương ở bệnh thận mạn vẫn chưa được quan tâm đúng mức, điều trị còn hạn chế. Tình trạng này dẫn đến những biến chứng nghiêm trọng, gây tàn phế và làm tăng nguy cơ tử vong nếu không được chẩn đoán và xử lý sớm.
Vậy rối loạn khoáng chất và xương ở bệnh thận mạn là gì? Cách điều trị và dự phòng như thế nào?
II. ĐỊNH NGHĨA
Bệnh thận mạn tính-rối loạn khoáng chất và xương (CKD-MBD) được định nghĩa theo KDIGO 2017 như sau: là một rối loạn hệ thống về chuyển hóa khoáng chất và xương do bệnh thận mạn biểu hiện bằng một hoặc kết hợp các dấu hiệu sau:
Các bất thường này liên quan đến:
Gánh nặng toàn cầu của bệnh thận mạn đang gia tăng nhanh chóng và được dự đoán trở thành nguyên nhân thứ 5 dẫn đến tử vong của thế giới vào năm 2040. Tử vong của bệnh thận mạn liên quan đến nhiều yếu tố, trong đó có liên quan đến vai trò nội tiết của thận với chất khoáng và xương.
Tại Việt Nam việc tầm soát và điều trị rối loạn chuyển hoá khoáng chất và xương ở bệnh thận mạn vẫn chưa được quan tâm đúng mức, điều trị còn hạn chế. Tình trạng này dẫn đến những biến chứng nghiêm trọng, gây tàn phế và làm tăng nguy cơ tử vong nếu không được chẩn đoán và xử lý sớm.
Vậy rối loạn khoáng chất và xương ở bệnh thận mạn là gì? Cách điều trị và dự phòng như thế nào?
II. ĐỊNH NGHĨA
Bệnh thận mạn tính-rối loạn khoáng chất và xương (CKD-MBD) được định nghĩa theo KDIGO 2017 như sau: là một rối loạn hệ thống về chuyển hóa khoáng chất và xương do bệnh thận mạn biểu hiện bằng một hoặc kết hợp các dấu hiệu sau:
- Các bất thường chuyển hóa canxi, phốt pho, hormone tuyến cận giáp (PTH) hoặc vitamin D.
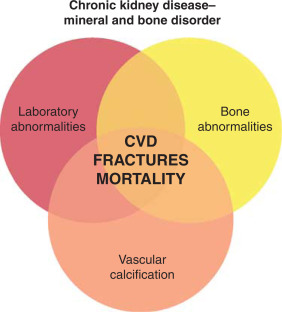
- Những bất thường về chu chuyển xương, khoáng hóa, thể tích, tăng trưởng tuyến tính hoặc sức mạnh.
- Vôi hóa mạch máu hoặc mô mềm khác.
Các bất thường này liên quan đến:
- Biến chứng tim mạch
- Gãy xương
- Tử vong
1. Phospho và canxi
2. Fibroblast growth factor 23 (FGF-23)
3. 1,25-dihydroxycholecalciferol
4. PTH
5. Vôi hoá mạch máu
2. Fibroblast growth factor 23 (FGF-23)
3. 1,25-dihydroxycholecalciferol
4. PTH
5. Vôi hoá mạch máu
6. Xương

Ở bệnh nhân bệnh thận mạn, chính tăng Phosphate máu là chìa khoá bất thường mở ra những chuỗi chuyển hoá khác, gây ra kết quả về mật độ khoáng xương ở bệnh nhân bệnh thận mạn (CKD).
Phosphate máu tăng cao sẽ kích thích tế bào xương sản xuất FGF-23 và khi đó FGF-23 sẽ ức chế hydroxyl vit D để chuyển thành dạng hoạt động 1,25(OH)2 Vit D3. Thiếu vitamin D3 dạng này thì canxi sẽ giảm hấp thu ở ruột, từ đó hạ canxi máu chính hạ canxi máu kích thích phóng thích PTH.
Sự kích thích kéo dài tuyến cận giáp dẫn đến tăng sản tuyến cận giáp. trong khi mức PTH máu có liên quan đến các biến chứng về xương và vôi hóa mạch máu và việc tăng tỷ lệ mắc bệnh và tử vong.
IV. CHẨN ĐOÁN
1. Chẩn đoán bất thường sinh hoá
- Khuyến cáo theo dõi nồng độ canxi, phosphate, PTH và phosphatase kiềm trong huyết thanh bắt đầu từ CKD G3a.
- Ở bệnh nhân CKD G3a–G5D, tần suất theo dõi canxi, phosphat và PTH huyết thanh dựa trên sự hiện diện và mức độ bất thường cũng như tốc độ tiến triển của CKD.
- Ở bệnh nhân CKD G3a-G5, khuyến cáo quyết định điều trị dựa trên tổng thể thay vì chỉ dựa vào đơn độc trị số của một xét nghiệm, cần xem xét tất cả các đánh giá sẵn có của bệnh thận mạn.
- Khuyến cáo giá trị của canxi và phosphate huyết thanh phải được đánh giá cùng nhau, được dùng làm hướng dẫn lâm sàng hơn là tích của sản phẩm canxi-phosphate (Ca x P ).
| Giai đoạn bệnh thận mạn | Giai đoạn 1-2 (≥60ml/phút/1.73m2) | Giai đoạn 3a-3b (30-59ml/phút/1.73m2 | Giai đoạn 4 (15-29ml/phút/1.73m2 | Giai đoạn 5 <15 ml/phút/1.73m2 |
| Phosphate | 6-12 tháng | 6-12 tháng | 3-6 tháng | 1-3 tháng |
| Canxi | 6-12 tháng | 6-12 tháng | 3-6 tháng | 1-3 tháng |
| PTH | Dựa vào mức cơ bản và tiến triển của bệnh CKD | 6-12 tháng | 3-6 tháng | |
| ALP (Phosphate kiềm) | 6-12 tháng | 6-12 tháng | Mỗi 12 tháng hoặc thường xuyên hơn khi PTH cao | |
| 25(OH)D (calcidiol) | Xét nghiệm được lặp lại dựa trên giá trị cơ bản và các biện pháp điều trị | |||
2.Chẩn đoán các bệnh về xương
- Ở bệnh nhân G3a-G5 có dấu hiệu của bệnh CKD-MBD và/hoặc các yếu tố nguy cơ loãng xương, đề nghị kiểm tra mật độ xương để đánh giá nguy cơ gãy xương nếu kết quả có ảnh hưởng đến quyết định điều trị.
- Sinh thiết xương là tiêu chuẩn vàng để chẩn đoán bệnh CKD-MBD. Tuy nhiên, do khó khăn trong việc thực hiện lâm sàng và thiếu dữ liệu, sinh thiết xương không được khuyến cáo kiểm tra thường quy cho bệnh nhân có bằng chứng CKD G3a–G5 và CKD-MBD.
- Đối với những bệnh nhân có các chỉ định sau, nếu điều kiện cho phép, nên sinh thiết xương để xác định chẩn đoán:
- Gãy xương không rõ nguyên nhân
- Đau xương dai dẳng
- Tăng canxi máu không rõ nguyên nhân.
- Giảm phosphat máu không rõ nguyên nhân
- Có thể nhiễm độc nhôm
- Trước khi sử dụng bisphosphonate để điều trị bệnh CKD-MBD.
- Đối với bệnh nhân mắc bệnh CKD G3a–G5, PTH và Phosphate đặc hiệu của xương có thể dùng để đánh giá bệnh về xương vì các giá trị cao hoặc thấp rõ rệt tiên đoán được chu chuyển xương cơ bản
- Đối với bệnh nhân CKD G3–G5D, chụp X quang bụng nghiêng có thể được sử dụng để phát hiện vôi hóa mạch máu và siêu âm tim có thể được sử dụng để phát hiện vôi hóa van tim. Khi điều kiện cho phép, chụp cắt lớp vi tính có thể được sử dụng để đánh giá tình trạng vôi hóa tim mạch.
- Nên đánh giá tình trạng vôi hoá mỗi 6-12 tháng
- Bệnh nhân mắc CKD G3–G5D đã biết có vôi hóa mạch máu/van tim được xem là có nguy cơ tim mạch cao nhất.
1. Điều trị hạ phosphate huyết thanh cao và duy trì canxi huyết thanh.
- Việc điều trị CKD-MBD nên dựa trên các đánh giá tuần tự về phosphate, mức canxi và PTH, được xem xét cùng nhau.
- Nguyên tắc là tránh tăng canxi huyết thanh và điều trị làm giảm phosphate
- Mục tiêu cần đạt đối với bệnh thận giai đoạn 3-5:
- Canxi: 2.1-2.6mmol/l
- Phosphate: 2.7-4.5mg/dl
- Chế độ ăn giảm phospho, được thực hiện khi:
- Phosphate máu >4.5mg/dl ở bệnh nhân CKD G3-4 và
- Phosphate máu>5.5 mg/dl ở bệnh nhân CKD G5 hoặc
- PTH lớn hơn mục tiêu điều trị của từng giai đoạn CKD ngay cả khi Phosphate và Canxi máu ở trong giới hạn bình thường.
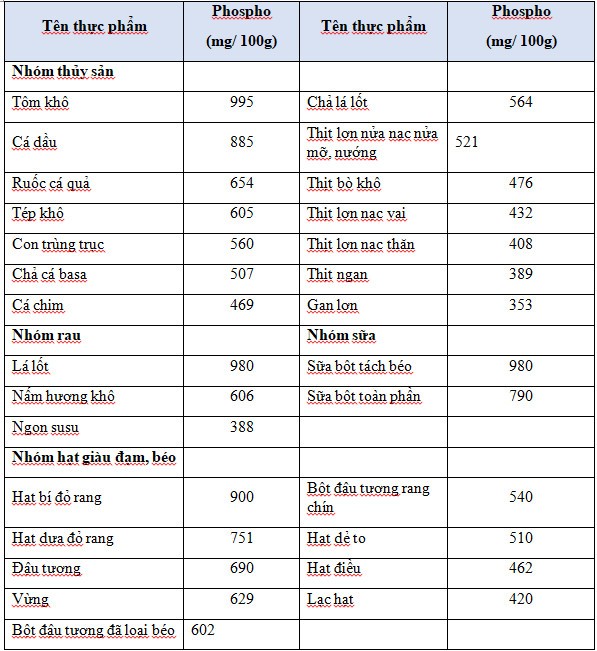
- Khuyến cáo hạn chế lượng phospho ăn vào trong chế độ ăn 800-1000mg/ngày bằng cách hạn chế tổng lượng protein ăn vào, chọn thực phẩm có tỷ lệ phospho/protein thấp và tỷ lệ hấp thụ phospho thấp, đồng thời tránh ăn thực phẩm có chứa lượng lớn chất phụ gia phosphate.
( Thực phẩm thông dụng chứa Phospho)
- Điều trị giảm phosphate bằng thuốc gắn phosphate sẽ được chỉ định tuỳ thuộc vào giai đoạn của CKD.
- Ban đầu có thể sử dụng muối calcium: calcium acetate hoặc calcium carbonate
- Sau đó có thể sử dụng chất gắn phosphate không chứa calci như sevelamer
- Muối nhôm không còn được sử dụng vì ngộ độc thần kinh và xương.
- Bệnh nhân đang chạy thận nhân tạo nên được lọc máu đầy đủ và việc tăng thời gian cũng như tần suất lọc máu sẽ loại bỏ phosphate huyết thanh hiệu quả hơn. Thông thường lọc máu sẽ giảm 50% lượng P ăn vào.
- Bổ sung vừa đủ Canxi, tránh tăng canxi huyết thanh.
- Nồng độ canxi dịch lọc nên duy trì trong khoảng 1.25-1.50 mmol/L.
- Ở bệnh nhân bệnh thận mạn G3a-5 không lọc máu, mức PTH tối ưu không rõ ràng. Tuy nhiên những bệnh nhân có mức PTH tăng dần hoặc liên tục cao hơn giới hạn bình thường trên của xét nghiệm nên được đánh giá các yếu tố có thể thay đổi được: tăng phosphat máu, hạ canxi máu, lượng phospho ăn vào cao và thiếu vitamin D.
- Những bệnh nhân mắc bệnh CKD G5D, Nên duy trì mức PTH trong khoảng 130-600pg/ml (2–9 lần giới hạn bình thường trên của xét nghiệm).
- Nếu PTH gia tăng dù đã điều chỉnh các yếu tố liên quan, nên dùng calcitriol hoặc đồng phân vitamin D.
- Với bệnh nhân giai đoạn 5 đã lọc máu cần điều trị PTH, nên sử dụng thuốc giống calci( Calcimimetics), calcitriol, hoăc các đồng phân vitamin D hoặc kết hợp calcimimetics với calcitriol hoặc đồng phân vit D.
- Cắt tuyến cận giáp được khuyến nghị trong các trường hợp sau:
- PTH liên tục ở mức trên 800 pg/mL.
- Tăng canxi máu và/hoặc tăng phosphat máu dai dẳng mà điều trị nội khoa không đáp ứng.
- Có bằng chứng hình ảnh cho thấy ít nhất một tuyến cận giáp bị phì đại.
- Trước đây có tình trạng kháng vitamin D hoạt tính và các chất tương tự của nó.
- Bệnh nhân eGFR >30 ml/phút/1.73m2 và không có bằng chứng về CKD-MBD lựa chọn thuốc giống bệnh nhân không có bệnh thận mạn.
- eGFR <30 ml/phút/1.73m2 không có gãy xương khuyến cáo không nên điều trị bằng thuốc; nếu có gãy xương là ứng viên được chọn lựa điều trị bằng thuốc.Những bệnh nhân này cần loại trừ bệnh xương bất sản gây gãy xương trước khi xem xét điều trị bằng thuốc.
- Ở những bệnh nhân này nếu sinh thiết xương là không khả thi thì phosphate kiềm đặc hiệu xương tăng cao, PTH trong huyết thanh >350pg/ml, bệnh xương bất sản là không xảy ra à Điều trị thuốc chống huỷ xương có thể được xem xét dựa trên kết quả hoá sinh.
- Bệnh nhân có eGFR:15-30 ml/phút/1.73m2 khuyến cáo sử dụng Bisphosphonate đường uống.
- Denosumab là loại không thải trừ qua thận, là một lựa chọn thay thế.
- Nếu Bisphosphonate đường uống hoặc Denosumab không dung nạp, Bisphosphonate đường tĩnh mạch được xem xét, đặc biệt ở những bệnh nhân nguy cơ gãy xương cao.
- eGFR <15 ml/phút/1.73m2
- Bệnh nhân gãy xương, khuyến cáo sử dụng Bisphosphonate đường uống, khuyên dùng risedronate 35mg mỗi tuần, không quá 3 năm.
- Denosumab là một thay thế, mặc dù sử dụng ở bệnh nhân lọc máu có ý nghĩa lâm sàng liên quan đến hạ canxi máu
- Bệnh nhân mắc bệnh xương bất sản không bao giờ được điều trị bằng thuốc chống loãng xương
- Ngoài ra điều trị suy sinh dục bằng nhóm thuốc tránh thai oral contraceptive hoặc liệu pháp thay thế estradiol/progestin ở phụ nữ mãn kinh, suy sinh dục mắc CKD và mật độ xương thấp hoặc gãy xương. Ở nam giới thì điều trị bằng testosteron.
- Những yếu tố nguy cơ: Tuổi và thời gian lọc máu; tăng Phospho máu, đặc biệt là từng đợt hoặc luôn tồn tại dai dẳng tăng canxi máu; và cân bằng canxi phospho dương.
- Không có điều trị đặc hiệu hay dự phòng tiến triển hay thoái lui vôi hoá mạch máu,mô mềm ngoại trừ cân bằng Canxi và Phospho.
- Rối loạn khoáng xương-xương là một vấn đề thường gặp ở bệnh thận mạn.
- Hiện nay thuật ngữ CKD-MBD được sử dụng của rối loạn này, bao gồm các bất thường về khoáng xương, bất thường về xương, calci hoá mạch máu mô mềm.
- Các bất thường này gây ra ra nhiều hậu quả nặng nề: tim mạch, gãy xương, tử vong ở bệnh nhân bệnh thận mạn chưa và đang lọc máu.
- Tuy nhiên thực tế điều trị CKD-MBD còn chưa hiệu quả, tỷ lệ bệnh nhân đạt mục tiêu còn rất thấp
- Tối ưu hoá nồng độ các khoáng xương trong máu gồm Phosphate, canxi, PTH, vitamin D là tiền đề giảm thiểu các biến chứng xương, mạch máu.
*Tài liệu tham khảo:
1. https://kdigo.org/wp-content/uploads/2017/02/2017-KDIGO-CKD-MBD-GL-Update.pdf
Tác giả: BS. Trần Thị Diệu Trinh-khoa Nội thận-TN-TNT
Ý kiến bạn đọc
Bạn cần đăng nhập với tư cách là Thành viên chính thức để có thể bình luận
Những tin mới hơn
Những tin cũ hơn
Kiến thức y khoa
Góc tri ân
Album ảnh bệnh viện
-
 Tọa đàm ngày Quốc tế phụ nữ 8.3.2019
Tọa đàm ngày Quốc tế phụ nữ 8.3.2019
-
 Thành lập đơn vị đột quỵ - thầy thuốc ưu tú
Thành lập đơn vị đột quỵ - thầy thuốc ưu tú
thành lập đơn vị đột quỵ - thầy thuốc ưu tú
-
 Ngày thầy thuốc Việt Nam 27.2.2018
Ngày thầy thuốc Việt Nam 27.2.2018
ngày thầy thuốc Việt Nam 27.2.2018
-
 Hội thi quy tắc ứng xử 2018
Hội thi quy tắc ứng xử 2018
hội thi quy tắc ứng xử 2018
-
 Hội nghị khoa học tiết niệu 12.4.2019
Hội nghị khoa học tiết niệu 12.4.2019
Bạn đã không sử dụng Site, Bấm vào đây để duy trì trạng thái đăng nhập. Thời gian chờ: 60 giây
Gửi phản hồi