
Cập nhật tăng huyết áp 2020
Cập nhật tăng huyết áp 2020
1. TỔNG QUAN
Ngày nay, tăng huyết áp vẫn là một vấn đề sức khỏe cộng đồng với 1,13 tỷ người hiện mắc trên toàn cầu vào năm 2015. Tỉ lệ hiện mắc của THA ở người trưởng thành khoảng 30-45%, tỉ lệ này tương đương giữa các quốc gia trên thế giới. Mặc dù đã có nhiều chiến lược điều trị thuốc và thay đổi lối sống tỏ ra hiệu quả, tuy nhiên tỉ lệ kiểm soát huyết áp trên thế giới vẫn chưa cao. Tăng huyết áp là yếu tố góp phần hàng đầu của tử vong sớm, gây ra khoảng 10 triệu người tử vong vào năm 2015; trong đó 4,9 triệu trường hợp do bệnh tim thiếu máu cục bộ và 3,5 triệu do đột quỵ. Tăng huyết áp cũng là yếu tố nguy cơ chính của bệnh thận mạn, bệnh động mạch ngoại biên. Năm 2020, Hội tăng huyết áp thế giới cũng như Bộ y tế Việt Nam đã ban hành hướng dẫn thực hành lâm sàng bệnh tăng huyết áp, điều đó góp phần nâng cao hiệu quả trong quản lý và điều trị bệnh lý này.[2]
2. ĐỊNH NGHĨA [3], [4]
Theo hầu hết các hướng dẫn chính, khuyến cáo rằng tăng huyết áp nên được chẩn đoán khi một người có huyết áp tâm thu (HATT) đo ở phòng khám là ≥ 140mmHg và/ hoặc huyết áp tâm trương (HATTr) là ≥90mmHg sau khi kiểm tra lặp lại.
Các định nghĩa về các loại THA thường gặp:
Ngày nay, tăng huyết áp vẫn là một vấn đề sức khỏe cộng đồng với 1,13 tỷ người hiện mắc trên toàn cầu vào năm 2015. Tỉ lệ hiện mắc của THA ở người trưởng thành khoảng 30-45%, tỉ lệ này tương đương giữa các quốc gia trên thế giới. Mặc dù đã có nhiều chiến lược điều trị thuốc và thay đổi lối sống tỏ ra hiệu quả, tuy nhiên tỉ lệ kiểm soát huyết áp trên thế giới vẫn chưa cao. Tăng huyết áp là yếu tố góp phần hàng đầu của tử vong sớm, gây ra khoảng 10 triệu người tử vong vào năm 2015; trong đó 4,9 triệu trường hợp do bệnh tim thiếu máu cục bộ và 3,5 triệu do đột quỵ. Tăng huyết áp cũng là yếu tố nguy cơ chính của bệnh thận mạn, bệnh động mạch ngoại biên. Năm 2020, Hội tăng huyết áp thế giới cũng như Bộ y tế Việt Nam đã ban hành hướng dẫn thực hành lâm sàng bệnh tăng huyết áp, điều đó góp phần nâng cao hiệu quả trong quản lý và điều trị bệnh lý này.[2]
2. ĐỊNH NGHĨA [3], [4]
Theo hầu hết các hướng dẫn chính, khuyến cáo rằng tăng huyết áp nên được chẩn đoán khi một người có huyết áp tâm thu (HATT) đo ở phòng khám là ≥ 140mmHg và/ hoặc huyết áp tâm trương (HATTr) là ≥90mmHg sau khi kiểm tra lặp lại.
Các định nghĩa về các loại THA thường gặp:
- Tăng huyết áp tâm thu đơn độc: HATT ≥ 140 mmHg và HATTr < 90 mmHg
- Tăng huyết áp tâm trương đơn độc: HATT < 140 mmHg và HATTr ≥ 90 mmHg
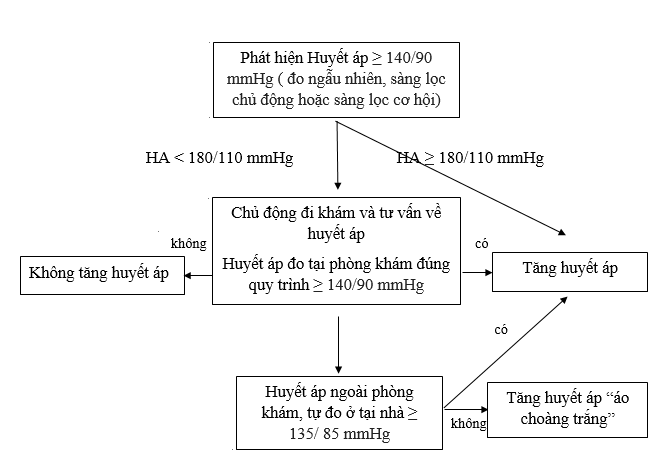
- Tăng huyết áp áo choàng trắng ( White coat hypertension) : Chỉ tăng HA phòng khám và không tăng HA lưu động hoặc HA tại nhà. Những đối tượng này có nguy cơ tim mạch trung gian giữa huyết áp bình thường và tăng huyết áp thật sự.
- Tăng huyết áp ẩn giấu (Masked hypertension): Không có sự tăng HA phòng khám nhưng HA ngoài phòng khám tăng (HA lưu động hoặc tại nhà). Những bệnh nhân này có nguy cơ biến cố tim mạch tương tự như tăng huyết áp thật sự.
3. CHẨN ĐOÁN TĂNG HUYẾT ÁP
3.1. Các phương tiện chẩn đoán THA
3.1.1. Đo HA tại phòng khám
Việc đo HA tại phòng khám hoặc trên lâm sàng thường là phổ biến nhất để chẩn đoán THA và theo dõi. Bất cứ khi nào có thể, chẩn đoán không nên dựa vào một lần thăm khám tại phòng khám. Thông thường, khuyến cáo đo HA trong 2-3 lần thăm khám trong khoảng thời gian từ 1- 4 tuần ( tuỳ thuộc vào mức huyết áp) để chẩn đoán xác định THA. Chẩn đoán có thể được thực hiện trong một lần khám nếu như huyết áp đo được 180/110mmHg và có bằng chứng của bệnh tim mạch. [4]
Cách đo HA tại phòng khám: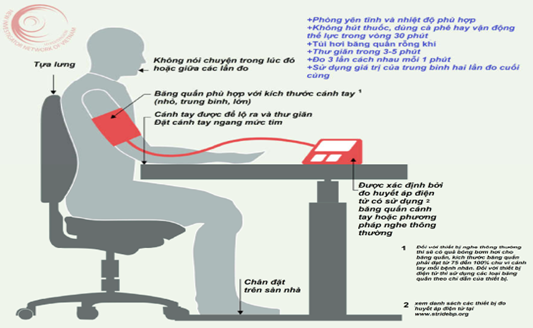
Đo HA tư thế đứng: Cách đo này cần thực hiện trong trong trường hợp THA nhưng lại có triệu chứng gợi ý hạ HA tư thế và trong lần khám đầu tiên ở người già và người mắc bệnh đái tháo đường, được tiến hành sau 1 phút và làm lại một lần nữa sau 3 phút.
3.1.2. Đo HA tại nhà
Đo HA ngoài phòng khám (bởi bệnh nhân tự đo tại nhà hoặc theo dõi huyết áp lưu động 24 giờ [ABPM]) được lặp lại nhiều hơn so với các phương pháp đo huyết áp tại phòng khám, và có mối liên quan chặt chẽ hơn với tổn thương cơ quan đích do tăng huyết áp gây ra và nguy cơ của các biến cố tim mạch và xác định được các hiện tượngTHA áo choàng trắng và hiện tượng THA ẩn giấu.Các chỉ số HA ngoài phòng khám thường là cần thiết cho chẩn đoán xác định THA và cho các quyết định điều trị.
3.2. Tiêu chuẩn chẩn đoán THA theo ISH 2020 [4]
3.1. Các phương tiện chẩn đoán THA
3.1.1. Đo HA tại phòng khám
Việc đo HA tại phòng khám hoặc trên lâm sàng thường là phổ biến nhất để chẩn đoán THA và theo dõi. Bất cứ khi nào có thể, chẩn đoán không nên dựa vào một lần thăm khám tại phòng khám. Thông thường, khuyến cáo đo HA trong 2-3 lần thăm khám trong khoảng thời gian từ 1- 4 tuần ( tuỳ thuộc vào mức huyết áp) để chẩn đoán xác định THA. Chẩn đoán có thể được thực hiện trong một lần khám nếu như huyết áp đo được 180/110mmHg và có bằng chứng của bệnh tim mạch. [4]
Cách đo HA tại phòng khám:

Đo HA tư thế đứng: Cách đo này cần thực hiện trong trong trường hợp THA nhưng lại có triệu chứng gợi ý hạ HA tư thế và trong lần khám đầu tiên ở người già và người mắc bệnh đái tháo đường, được tiến hành sau 1 phút và làm lại một lần nữa sau 3 phút.
3.1.2. Đo HA tại nhà
Đo HA ngoài phòng khám (bởi bệnh nhân tự đo tại nhà hoặc theo dõi huyết áp lưu động 24 giờ [ABPM]) được lặp lại nhiều hơn so với các phương pháp đo huyết áp tại phòng khám, và có mối liên quan chặt chẽ hơn với tổn thương cơ quan đích do tăng huyết áp gây ra và nguy cơ của các biến cố tim mạch và xác định được các hiện tượngTHA áo choàng trắng và hiện tượng THA ẩn giấu.Các chỉ số HA ngoài phòng khám thường là cần thiết cho chẩn đoán xác định THA và cho các quyết định điều trị.
3.2. Tiêu chuẩn chẩn đoán THA theo ISH 2020 [4]
| Tiêu chí xác định tăng huyết áp dựa trên đo huyết áp phòng khám, đo huyết áp lưu động ( ABPM) và đo huyết áp tại nhà (HBPM) | |
| Huyết áp | HATT/HATTr, mmHg |
| Huyết áp phòng khám | ≥140 và/ hoặc≥90 |
| Theo dõi huyết áp lưu động (HALĐ) | |
| Trung bình 24h | ≥130 và/ hoặc ≥80 |
| Trung bình ban ngày ( hoặc lúc thức) | ≥135 và/ hoặc≥85 |
| Trung bình ban đêm ( hoặc lúc ngủ) | ≥120 và/ hoặc≥70 |
| Theo dõi huyết áp tại nhà | ≥135 và/ hoặc ≥85 |
5. PHÂN ĐỘ TĂNG HUYẾT ÁP
Phân độ tăng huyết áp theo Hội Tăng huyết áp thế giới 2020
6. PHÂN TẦNG NGUY CƠ
6.1. Các lâm sàng đánh giá nguy cơ tim mạch của THA
6.1.1. Các xét nghiệm thông thường [2]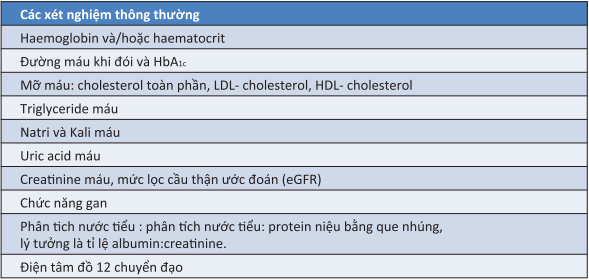 6.1.2. Đánh giá lâm sàng và tổn thương cơ quan đích [2]
6.1.2. Đánh giá lâm sàng và tổn thương cơ quan đích [2]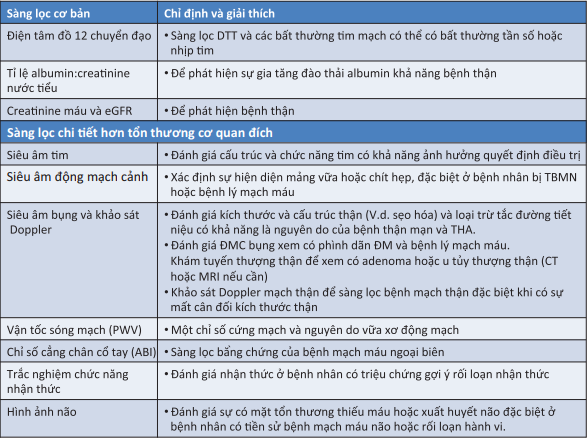 6.2.3. Các yếu tố ảnh hưởng nguy cơ tim mạch ở bệnh THA [2]
6.2.3. Các yếu tố ảnh hưởng nguy cơ tim mạch ở bệnh THA [2]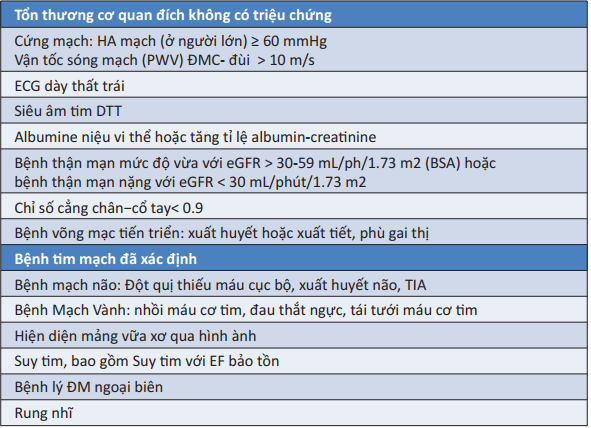 6.2. Phân tầng nguy cơ tim mạch cho người bệnh THA [1]
6.2. Phân tầng nguy cơ tim mạch cho người bệnh THA [1]
Phân độ tăng huyết áp theo Hội Tăng huyết áp thế giới 2020
| Phân độ huyết áp dựa trên đo huyết áp phòng khám | |||
| Tâm thu (mmHg) | Tâm trương (mmHg) | ||
| Huyết áp bình thường | < 130 | và | < 85 |
| HA bình thường cao | 130 - 139 | và/hoặc | 85 - 89 |
| Tăng huyết áp độ 1 | 140 - 159 | và/hoặc | 90 - 99 |
| Tăng huyết áp độ 2 | ≥ 160 | và/hoặc | ≥ 100 |
6.1. Các lâm sàng đánh giá nguy cơ tim mạch của THA
6.1.1. Các xét nghiệm thông thường [2]



| Nguy cơ tim mạch rất cao | Nguy cơ tim mạch cao |
| Khi có ≥ 1 yếu tố sau:
theo thang điển SCORE > 10 %. | Khi có ≥ 1 yếu tố sau:
≥ 180/110 mmHg, rối loạn lipid máu cholesterol toàn phần ≥ 8 mmol/L
cơ quan đích
theo thang điển SCORE 5-10 %. |
7. CHIẾN LƯỢC ĐIỀU TRỊ TĂNG HUYẾT ÁP
7.1. Chiến lược điều trị theo độTHA và nguy cơ tim mạch [1]
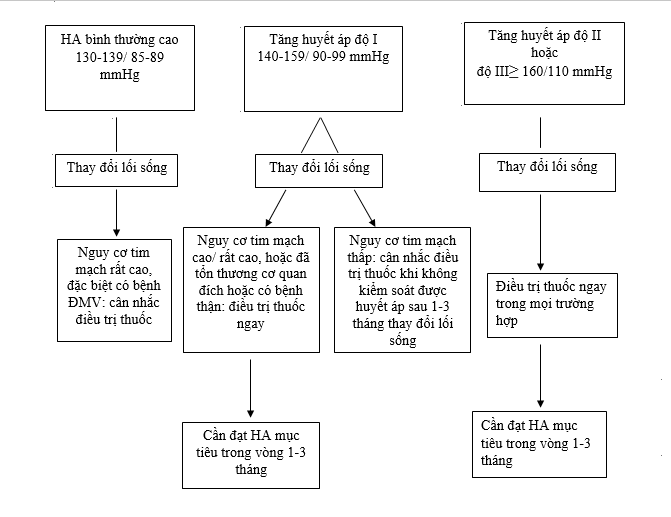
7.2. Mục tiêu Huyết áp cần đạt được
7.2.1. Mục tiêu chung [4]
- Thiết yếu: Giảm HA mục tiêu xuống ít nhất là 20/10 mmHg, lý tưởng
<140/90 mmHg, đích kiểm soát huyết áp trong ba tháng.
- Tối ưu:
+ <65 tuổi: HA mục tiêu <130/80 mmHg nếu dung nạp (nhưng >120/70 mmHg).
+ >65 tuổi: HA mục tiêu <140/90 mmHgnếu dung nạp nhưng cần xem xét một mục tiêu HA cụ thể với từng đối tượng.
7.2.1. Mục tiêu chung [4]
- Thiết yếu: Giảm HA mục tiêu xuống ít nhất là 20/10 mmHg, lý tưởng
<140/90 mmHg, đích kiểm soát huyết áp trong ba tháng.
- Tối ưu:
+ <65 tuổi: HA mục tiêu <130/80 mmHg nếu dung nạp (nhưng >120/70 mmHg).
+ >65 tuổi: HA mục tiêu <140/90 mmHgnếu dung nạp nhưng cần xem xét một mục tiêu HA cụ thể với từng đối tượng.
- Đích kiểm soát huyết áp trong ba tháng
- Lưu ý huyết áp đo ở nhà hoặc theo dõi trong 24 giờ có thể thấp hơn HA đo tại phòng khám từ 5-10 mmHg.
7.2.2. Mục tiêu cụ thể từng đối tượng bệnh nhân [3]
Nhóm tuổi | Mục tiêu HATT cần đạt được | Mục tiêu HATTr cần đạt được | ||||
| Tăng huyết áp | Đái tháo đường | Bệnh thận mạn | Bệnh mạch vành | Đột quỵ/ TIA | ||
| 18- 65 tuổi | - 130 hoặc thấp hơn nếu dung nạp được - Không <120 | - 130 hoặc thấp hơn nếu dung nạp được - Không <120 | - < 140 - 130-140 nếu dung nạp được | - 130 hoặc thấp hơn nếu dung nạp được - Không <120 | - 130 hoặc thấp hơn nếu dung nạp được - Không <120 | 70 - 79 |
| 65-79 tuổi | 130-139 nếu dung nạp được | 130-139 nếu dung nạp được | 130-139 nếu dung nạp được | 130-139 nếu dung nạp được | 130-139 nếu dung nạp được | 70 - 79 |
| ≥ 80 tuổi | 130-139 nếu dung nạp được | 130-139 nếu dung nạp được | 130-139 nếu dung nạp được | 130-139 nếu dung nạp được | 130-139 nếu dung nạp được | 70 - 79 |
| Mục tiêu HATTr đạt được | 70-79 | 70-79 | 70-79 | 70-79 | 70-79 | |
8. ĐIỀU TRỊ TĂNG HUYẾT ÁP
8.1. Điều trị THA can thiệp không thuốc [2]
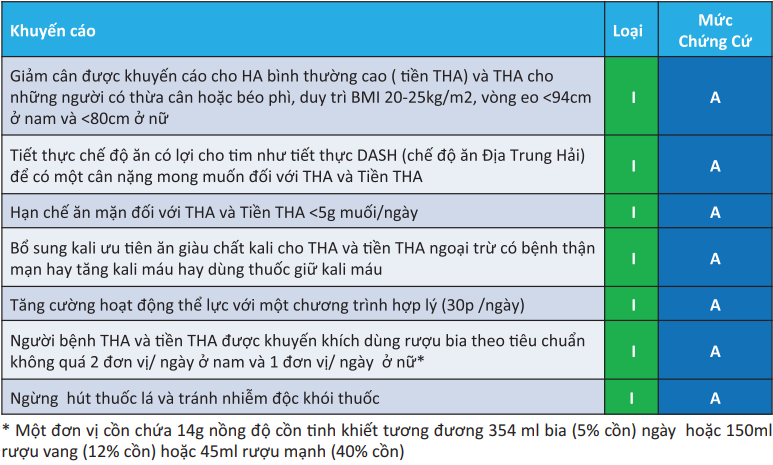
8.2. Điều trị THA can thiệp bằng thuốc
Chiến lược điều trị thuốc có xu hướng phối hợp thuốc liều thấp từ đầu [4]:

8.3. Tam giác vàng trong điều trị Tăng huyết áp
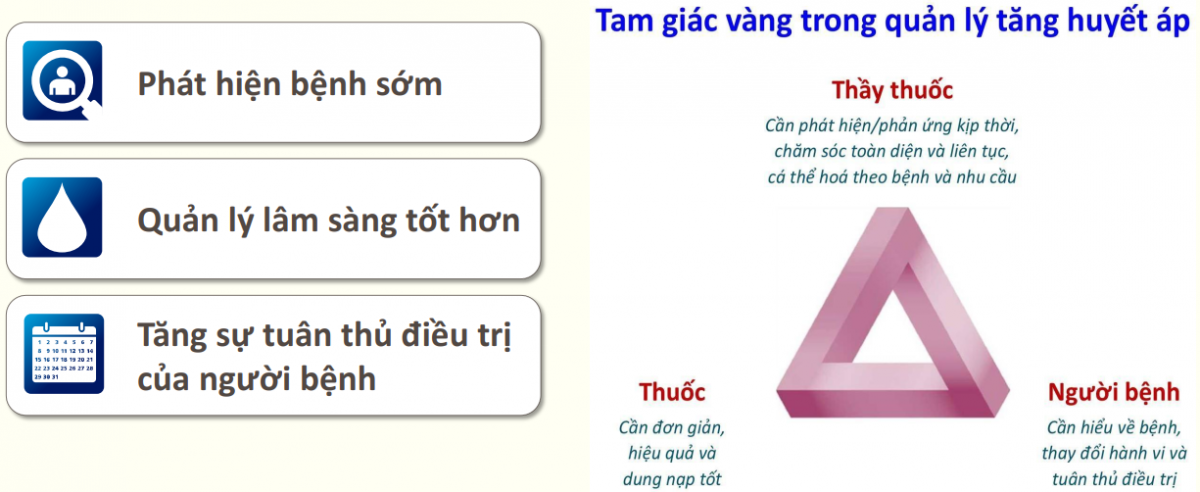
9. KÊT LUẬN
Tăng huyết áp vẫn là vấn đề toàn cầu và là gánh nặng lớn cho sức khỏe cộng đồng. Cập nhật mới của Hội tăng huyết áp thế giới năm 2020 và bộ y tế Việt Nam năm 2020 với mục tiêu HA tối ưu thấp hơn trước, xu hướng phối hợp thuốc liều thấp ngay từ đầu, chú ý đến giảm tổn thương và biến cố trên cơ quan đích, đặc biệt là “ tam giác vàng” trong điều trị tăng huyết áp sẽ giúp chúng ta điều trị, quản lý bệnh nhân THA một cách tích cực và toàn diện hơn.
TÀI LIỆU THAM KHẢO
- Bộ Y Tế (2020), “Hướng dẫn điều trị Tăng huyết áp 2020”.
- Hội tim mạch Việt Nam (2018), “ Khuyến cáo điều trị Tăng huyết áp 2018”.
- Bryan Williams, et al (2018) “ 2018 ESC/ESH Guidelines for the management of arterial hypertension: The Task Force for the management of arterial hypertension of the European Society of Cardiology (ESC) and the European Society of Hypertension (ESH)”
- Thomas Unger, et al (2020), “2020 International Society of Hypertension Global Hypertension Practice Guidelines”
Tác giả: Ths.Bsnt. Trương Văn Khánh Nguyên – Khoa Nội Tim mạch
Ý kiến bạn đọc
Bạn cần đăng nhập với tư cách là Thành viên chính thức để có thể bình luận
Những tin mới hơn
Những tin cũ hơn
Kiến thức y khoa
Góc tri ân
Album ảnh bệnh viện
-
 Tọa đàm ngày Quốc tế phụ nữ 8.3.2019
Tọa đàm ngày Quốc tế phụ nữ 8.3.2019
-
 Thành lập đơn vị đột quỵ - thầy thuốc ưu tú
Thành lập đơn vị đột quỵ - thầy thuốc ưu tú
thành lập đơn vị đột quỵ - thầy thuốc ưu tú
-
 Ngày thầy thuốc Việt Nam 27.2.2018
Ngày thầy thuốc Việt Nam 27.2.2018
ngày thầy thuốc Việt Nam 27.2.2018
-
 Hội thi quy tắc ứng xử 2018
Hội thi quy tắc ứng xử 2018
hội thi quy tắc ứng xử 2018
-
 Hội nghị khoa học tiết niệu 12.4.2019
Hội nghị khoa học tiết niệu 12.4.2019
Bạn đã không sử dụng Site, Bấm vào đây để duy trì trạng thái đăng nhập. Thời gian chờ: 60 giây
Gửi phản hồi