Vai trò của xquang bụng đứng trong chẩn đoán tổn thương tạng rỗng sau các phẫu thuật vùng bụng
- Thứ hai - 07/09/2020 14:06
- In ra
- Đóng cửa sổ này
Vai trò của xquang bụng đứng trong chẩn đoán tổn thương tạng rỗng sau các phẫu thuật vùng bụng
I. ĐẶT VẤN ĐỀ
Sau các phẫu thuật vùng bụng mở cũng như nội soi, việc chẩn đoán một thương tổn tạng rỗng như xì rò miệng nối, tổn thương ruột trong mổ, bục gốc ruột thừa hay thủng ổ loét dạ dày-tá tràng do stress sau mổ... là một thách thức không nhỏ. Khí còn tồn lưu trong ổ phúc mạc sau mổ là một điều hiển nhiên, do đó dấu hiệu có giá trị chẩn đoán xác định thủng tạng rỗng "Liềm hơi dưới cơ hoành" trên phim bụng đứng trở nên vô nghĩa. Như vậy phim X quang bụng đứng có giá trị trong chẩn đoán tổn thương tạng rỗng sau mổ hay không? Tra cứu Y văn để trả lời câu hỏi đó là mục tiêu của bài viết này.
II. NỘI DUNG
Sau mổ mở, ổ phúc mạc có khí là do khí trời đi qua chỗ mổ vào ổ phúc mạc trong quá trình mổ hay qua ống dẫn lưu vào ổ phúc mạc sau mổ. Còn sau mổ nội soi với bơm CO2 ổ phúc mạc, khí ổ phúc mạc sau mổ là khí CO2 còn sót lại sau khi xả hơi và một lượng khí trời đi vào ổ phúc mạc trong quá trình mổ khi chúng ta đưa dụng cụ ra vào, trong quá trình khâu cân rốn hay qua ống dẫn lưu vào ổ phúc mạc sau mổ. Các khí này sẽ được hấp thu bởi phúc mạc trong quá trình hậu phẫu vào máu sau đó sẽ thải ra ngoài qua hô hấp. CO2 có khả năng tan trong huyết tương gấp 20 lần, và hấp thu nhanh gấp 32 lần so với khí trời [6]. Đây chính là lý do tại sao thời gian khí tồn lưu trong ổ phúc mạc sau mổ trong mổ nội soi ngắn hơn so với mổ mở.
Có nhiều tác giả đã xác nhận: áp lực trong ổ phúc mạc là dương tinh (cao hơn áp lực khí trời) trong khi đó áp lực khoang dưới hoành là âm tính (thấp hơn áp lực khí trời). Chính vì vậy khí còn sót lại bất kỳ nơi đâu trong khoang phúc mạc đều có xu hướng tích tụ ở khoang dưới cơ hoành (theo gradient áp lực) và thường ở dưới cơ hoành phải [3]. Khi chụp X quang bụng đứng, nếu để bênh nhân ngồi dậy ít nhất 10 phút trước khi chụp thì chỉ với 1 lượng khí nhỏ khoảng 1-2ml trong ổ phúc mạc cũng có thể phát hiện [4],[5] với dấu hiệu " Liềm hơi dưới cơ hoành"
2.1. Tỷ lệ và thời gian khí ổ phúc mạc sau mổ được phát hiện bởi phim X quang bụng đứng
Trong mổ mở, các nghiên cứu trước đây cho thấy tỷ lệ khí ổ phúc mạc sau mổ được phát hiện bởi phim bụng đứng dao động từ 50-77%, thời gian tồn tại khoảng 10 ngày, nhưng cũng có thể lâu hơn.
Sau các phẫu thuật vùng bụng mở cũng như nội soi, việc chẩn đoán một thương tổn tạng rỗng như xì rò miệng nối, tổn thương ruột trong mổ, bục gốc ruột thừa hay thủng ổ loét dạ dày-tá tràng do stress sau mổ... là một thách thức không nhỏ. Khí còn tồn lưu trong ổ phúc mạc sau mổ là một điều hiển nhiên, do đó dấu hiệu có giá trị chẩn đoán xác định thủng tạng rỗng "Liềm hơi dưới cơ hoành" trên phim bụng đứng trở nên vô nghĩa. Như vậy phim X quang bụng đứng có giá trị trong chẩn đoán tổn thương tạng rỗng sau mổ hay không? Tra cứu Y văn để trả lời câu hỏi đó là mục tiêu của bài viết này.
II. NỘI DUNG
Sau mổ mở, ổ phúc mạc có khí là do khí trời đi qua chỗ mổ vào ổ phúc mạc trong quá trình mổ hay qua ống dẫn lưu vào ổ phúc mạc sau mổ. Còn sau mổ nội soi với bơm CO2 ổ phúc mạc, khí ổ phúc mạc sau mổ là khí CO2 còn sót lại sau khi xả hơi và một lượng khí trời đi vào ổ phúc mạc trong quá trình mổ khi chúng ta đưa dụng cụ ra vào, trong quá trình khâu cân rốn hay qua ống dẫn lưu vào ổ phúc mạc sau mổ. Các khí này sẽ được hấp thu bởi phúc mạc trong quá trình hậu phẫu vào máu sau đó sẽ thải ra ngoài qua hô hấp. CO2 có khả năng tan trong huyết tương gấp 20 lần, và hấp thu nhanh gấp 32 lần so với khí trời [6]. Đây chính là lý do tại sao thời gian khí tồn lưu trong ổ phúc mạc sau mổ trong mổ nội soi ngắn hơn so với mổ mở.
Có nhiều tác giả đã xác nhận: áp lực trong ổ phúc mạc là dương tinh (cao hơn áp lực khí trời) trong khi đó áp lực khoang dưới hoành là âm tính (thấp hơn áp lực khí trời). Chính vì vậy khí còn sót lại bất kỳ nơi đâu trong khoang phúc mạc đều có xu hướng tích tụ ở khoang dưới cơ hoành (theo gradient áp lực) và thường ở dưới cơ hoành phải [3]. Khi chụp X quang bụng đứng, nếu để bênh nhân ngồi dậy ít nhất 10 phút trước khi chụp thì chỉ với 1 lượng khí nhỏ khoảng 1-2ml trong ổ phúc mạc cũng có thể phát hiện [4],[5] với dấu hiệu " Liềm hơi dưới cơ hoành"
2.1. Tỷ lệ và thời gian khí ổ phúc mạc sau mổ được phát hiện bởi phim X quang bụng đứng
Trong mổ mở, các nghiên cứu trước đây cho thấy tỷ lệ khí ổ phúc mạc sau mổ được phát hiện bởi phim bụng đứng dao động từ 50-77%, thời gian tồn tại khoảng 10 ngày, nhưng cũng có thể lâu hơn.
| Tác giả | Tỷ lệ (%) | Thời gian tồn tại |
| Bevan(1961) | 77% | 10 ngày |
| Lemmert(1947) | 50% | Trung bình 4,9 ngày |
| Bryant(1963) | 52% | 2-11 ngày |
Trong mổ nội soi, nhiều tác giả cho thấy: khí tồn lưu trong ổ phúc mạc thường được hấp thu trong vòng 24 giờ sau mổ, tỷ lệ khí còn trong ổ phúc mạc sau 24 giờ được phát hiện bởi phim bụng đứng dao động từ 10%-47%. lượng khí này được hấp thu hết trong vòng 3 ngày chiếm 80-81% và trong vòng 7 ngày chiếm 97- 100%[2],[6]. Trong các trường hợp cá biệt, thời gian hấp thu có thể kéo dài vài tuần[4]. Như vậy sau mổ nội soi, khí tồn lưu trong ổ phúc mạc được phát hiện bởi phim bụng đứng thường giảm dần theo thời gian và thường tồn tại trong khoảng 7 ngày.
| Tác giả | Tỷ lệ (%) | Thời gian tồn tại |
| Draper(1997) | 47% | Trong vòng 7 ngày |
| Millitz(1994) | 46% | Trong vòng 7 ngày |
| Smith(1992) | 10% |
Về mặt lý thuyết cũng như kết quả của 1 vài nghiên cứu thì thời gian khí tồn lưu trong ổ phúc mạc sau mổ được phát hiện bởi phim bụng đứng trong mổ nội soi là ngắn hơn so với mổ mở. Tuy nhiên có nhiều nghiên cứu không thấy sự khác biệt này. Có lẽ trong mổ nội soi, khí tồn lưu ngoài CO2 được bơm vào thì còn có cả khí trời đi vào khoang phúc mạc trong quá trình đưa dụng cụ ra vào, trong lúc khâu cân rốn hay qua ống dẫn lưu vào ổ phúc mạc nên thời gian hấp thu chúng không có sự khác biệt[4].
2.2. Vai trò của phim X quang bụng đứng trong chẩn đoán thủng tạng rỗng sau các phẫu thuật vùng bụng
CT scan có độ nhạy cao hơn Xquang bụng đứng trong phát hiện khí tự do trong ổ phúc mạc. Tuy nhiên x quang bụng đứng là phương tiện rẻ tiền và có sẵn tại mọi tuyến y tế, rất hữu hiệu trong phát hiện khí tự do trong ổ bụng. chúng nên được sử dụng để đánh giá ban đầu các trường hợp nghi ngờ thủng tạng rỗng thay vì CT.
Với mục tiêu tìm hiểu các dấu hiệu trên phim bụng đứng liên quan đến rò miệng nối sau mổ, Lee C.H.(2012) nghiên cứu trên 384 bệnh nhân được mổ vùng bụng có khâu nối ruột[4]. Sau mổ, x quang bụng đứng được chụp khi có các triệu chứng bất thường như: đau bụng, bụng chướng, buồn nôn và nôn và chụp lại phim này khi có các thay đổi tăng lên của triệu chứng, tuy nhiên tác giả chỉ đưa các phim chụp ngày thứ 3,6,9 và > 10 của bệnh nhân để phân tích. Kết quả có 93 bệnh nhân (24,2%) có khí tự do trong ổ bụng, trong đó 86 bệnh nhân là khí sinh lý và 7 bệnh nhân bị rò miệng nối ruột.
Tác giả nhận thấy có sự khác biệt về chiều cao ban đầu của liềm hơi dưới cơ hoành giữa 2 nhóm (nhóm rò miệng nối có chiều cao ban đầu của liềm hơi dưới cơ hoành lớn hơn, p=0,04). Còn về tiến triển thì liềm hơi dưới cơ hoành ngày càng giảm độ cao ở nhóm khí sinh lý, trong khi nhóm rò miệng nối ngày càng tăng độ cao. Bằng cách vẽ đường cong ROC của chiều cao ban đầu của liềm hơi dưới cơ hoành, diện tích dưới đường cong tính được là 0,69. Tác giả đã tìm được điểm cắt 11,7mm (chiều cao ban đầu của liềm hơi dưới cơ hoành) là điểm phân biệt liềm hơi sinh lý hay rò miệng nối. Hình ảnh liệt ruột sau mổ cũng cao hơn có ý nghĩa ở nhóm rò miệng nối (P < 0.01). Như vậy có 3 đặc điểm trên X quang bụng giúp chúng ta nghĩ đến thủng tạng rỗng sau mổ đó là: chiều cao của liềm hơi dưới cơ hoành ban đầu, tiến triển của chiều cao này và hình ảnh liệt ruột.
Hình 1: Phim bụng chụp vào ngày hậu phẫu thứ 8 mổ cắt ruột thừa nội soi với hình ảnh liệt ruột (mũi tên đỏ) và liềm hơi dưới cơ hoành P cao 19,32mm - Bệnh nhân được chẩn đoán bục gốc ruột thừa.
Hình 2: Hình ảnh trong mổ
Theo kết quả nghiên cứu của Lee C.H(2012), kết hợp với kinh nghiệm lâm sàng chúng tôi thấy rằng:
- Hình ảnh liệt ruột là hình ảnh thường gặp sau mổ. Tuy nhiên nó chỉ tồn tại trong một thời gian ngắn khoảng 1-2 ngày sau mổ. Nếu sau thời gian này mà hình ảnh liệt ruột đang còn, kèm theo dấu hiệu thành ruột viêm dày và dịch ổ bụng thì cần nghi ngờ có biến chứng sau mổ.
- Tiến triển về chiều cao của liềm hơi dưới cơ hoành là dấu hiệu có giá trị chẩn đoán. Tuy nhiên nó thường không hữu ích trong thực tế lâm sàng vì thủng tạng rỗng là bệnh lý cần nhanh chóng chẩn đoán và xử trí. Chỉ có giá trị khi so sánh với các phim tình cờ chụp trước đây vì 1 lý do nào đó.
- Chiều cao ban đầu của liềm hơi dưới cơ hoành là một dấu hiệu có giá trị với điểm cắt 11.7 mm để phân biệt liềm hơi sinh lý hay rò miệng nối. Kết quả này tương đối phù hợp với nghiên cứu của Millitz K.(1994) về chiều cao của liềm hơi sinh lý[6]. Millitz K.(1994) nhận thấy tại mọi thời điểm chiều cao này đều nhỏ hơn 10 mm. Tuy nhiên trong nghiên cứu của Lee C.H.(2012) diện tích dưới đường cong tính được chỉ là 0,69 nên kết quả này chỉ có tính tham khảo cần được đánh giá thêm với các nghiên cứu có cỡ mẫu lớn hơn. Theo kinh nghiệm của chúng tôi xì rò thường xảy ra vào ngày thứ 5 sau mổ. Tại thời điểm này hơi tự do thường đã hấp thu hết hay chỉ tồn tại dưới dạng vết. Nếu có liềm hơi và chiều cao đo được trên 11.7 mm thì cần cảnh giác có xì rò. Kết hợp với các triệu chứng lâm sàng và cận lâm sàng khác để có quyết định mổ lại sớm cho bệnh nhân
III. KẾT LUẬN
Phim xquang bụng đứng là phương tiện có giá trị trong chẩn đoán tổn thương tạng rỗng sau mổ. Tùy theo thời điểm chụp phim và đặc điểm liềm hơi dưới cơ hoành thu được ta có thể nhận định đây là liềm hơi sinh lý hay liềm hơi của tổn thương tạng rỗng sau mổ.
Một liềm hơi lớn (chiều cao >11,7 mm) cùng với hình ảnh liệt ruột vào thời điểm khí sinh lý sau mổ hầu hết đã được hấp thu (từ ngày hậu phẫu thứ 5) là những đặc điểm trên xquang bụng đứng nghi ngờ tổn thương tạng rỗng sau mổ.
TÀI LIỆU THAM KHẢO
1. Bevan P.G.( 1961), " Incidence of post-operative pneumoperitoneum and its significance" , Br Med J , 2, pp:605-609.
2. Draper K., Jefson R., Jongeward R. et al (1997), " Duration of postlaparoscopic pneumoperitoneum" Surg Endosc ,11, pp: 809–811.
3. Gayer G., Hertz M., Zissin R (2004), " Postoperative Pneumoperitoneum: Prevalence, Duration, and Possible Significance", Seminars in Ultrasound, CT, and MRI, 25( 3), pp: 286-289.
4. Lee C.H., Kim J.H., Lee M.R.(2012), " Postoperative pneumoperitoneum: guilty or not guilty?" thesurgery.or.kr, pp: 227-231.
5. Miller R.E., Nelson S.W.(1971), " The roentgenologic demonstration of tiny amounts of free intraperitoneal gas: experimental and clinical studies" , Am J Roentgenol Radium Ther Nucl Med ,112, pp:574-85.
6. Millitz1 K. et al (1994), "Pneumoperitoneum After Laparoscopic Cholecystectomy: Frequency and Duration as Seen on Upright Chest Radiographs ", AJR.,163, pp :837-839.
2.2. Vai trò của phim X quang bụng đứng trong chẩn đoán thủng tạng rỗng sau các phẫu thuật vùng bụng
CT scan có độ nhạy cao hơn Xquang bụng đứng trong phát hiện khí tự do trong ổ phúc mạc. Tuy nhiên x quang bụng đứng là phương tiện rẻ tiền và có sẵn tại mọi tuyến y tế, rất hữu hiệu trong phát hiện khí tự do trong ổ bụng. chúng nên được sử dụng để đánh giá ban đầu các trường hợp nghi ngờ thủng tạng rỗng thay vì CT.
Với mục tiêu tìm hiểu các dấu hiệu trên phim bụng đứng liên quan đến rò miệng nối sau mổ, Lee C.H.(2012) nghiên cứu trên 384 bệnh nhân được mổ vùng bụng có khâu nối ruột[4]. Sau mổ, x quang bụng đứng được chụp khi có các triệu chứng bất thường như: đau bụng, bụng chướng, buồn nôn và nôn và chụp lại phim này khi có các thay đổi tăng lên của triệu chứng, tuy nhiên tác giả chỉ đưa các phim chụp ngày thứ 3,6,9 và > 10 của bệnh nhân để phân tích. Kết quả có 93 bệnh nhân (24,2%) có khí tự do trong ổ bụng, trong đó 86 bệnh nhân là khí sinh lý và 7 bệnh nhân bị rò miệng nối ruột.
Tác giả nhận thấy có sự khác biệt về chiều cao ban đầu của liềm hơi dưới cơ hoành giữa 2 nhóm (nhóm rò miệng nối có chiều cao ban đầu của liềm hơi dưới cơ hoành lớn hơn, p=0,04). Còn về tiến triển thì liềm hơi dưới cơ hoành ngày càng giảm độ cao ở nhóm khí sinh lý, trong khi nhóm rò miệng nối ngày càng tăng độ cao. Bằng cách vẽ đường cong ROC của chiều cao ban đầu của liềm hơi dưới cơ hoành, diện tích dưới đường cong tính được là 0,69. Tác giả đã tìm được điểm cắt 11,7mm (chiều cao ban đầu của liềm hơi dưới cơ hoành) là điểm phân biệt liềm hơi sinh lý hay rò miệng nối. Hình ảnh liệt ruột sau mổ cũng cao hơn có ý nghĩa ở nhóm rò miệng nối (P < 0.01). Như vậy có 3 đặc điểm trên X quang bụng giúp chúng ta nghĩ đến thủng tạng rỗng sau mổ đó là: chiều cao của liềm hơi dưới cơ hoành ban đầu, tiến triển của chiều cao này và hình ảnh liệt ruột.
 | 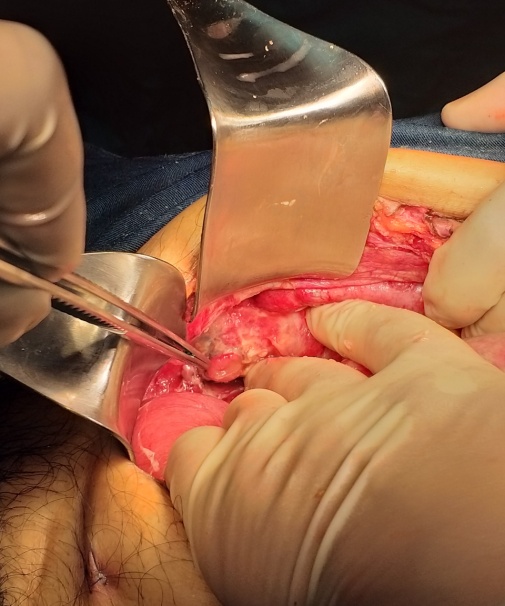 |
Hình 2: Hình ảnh trong mổ
Theo kết quả nghiên cứu của Lee C.H(2012), kết hợp với kinh nghiệm lâm sàng chúng tôi thấy rằng:
- Hình ảnh liệt ruột là hình ảnh thường gặp sau mổ. Tuy nhiên nó chỉ tồn tại trong một thời gian ngắn khoảng 1-2 ngày sau mổ. Nếu sau thời gian này mà hình ảnh liệt ruột đang còn, kèm theo dấu hiệu thành ruột viêm dày và dịch ổ bụng thì cần nghi ngờ có biến chứng sau mổ.
- Tiến triển về chiều cao của liềm hơi dưới cơ hoành là dấu hiệu có giá trị chẩn đoán. Tuy nhiên nó thường không hữu ích trong thực tế lâm sàng vì thủng tạng rỗng là bệnh lý cần nhanh chóng chẩn đoán và xử trí. Chỉ có giá trị khi so sánh với các phim tình cờ chụp trước đây vì 1 lý do nào đó.
- Chiều cao ban đầu của liềm hơi dưới cơ hoành là một dấu hiệu có giá trị với điểm cắt 11.7 mm để phân biệt liềm hơi sinh lý hay rò miệng nối. Kết quả này tương đối phù hợp với nghiên cứu của Millitz K.(1994) về chiều cao của liềm hơi sinh lý[6]. Millitz K.(1994) nhận thấy tại mọi thời điểm chiều cao này đều nhỏ hơn 10 mm. Tuy nhiên trong nghiên cứu của Lee C.H.(2012) diện tích dưới đường cong tính được chỉ là 0,69 nên kết quả này chỉ có tính tham khảo cần được đánh giá thêm với các nghiên cứu có cỡ mẫu lớn hơn. Theo kinh nghiệm của chúng tôi xì rò thường xảy ra vào ngày thứ 5 sau mổ. Tại thời điểm này hơi tự do thường đã hấp thu hết hay chỉ tồn tại dưới dạng vết. Nếu có liềm hơi và chiều cao đo được trên 11.7 mm thì cần cảnh giác có xì rò. Kết hợp với các triệu chứng lâm sàng và cận lâm sàng khác để có quyết định mổ lại sớm cho bệnh nhân
III. KẾT LUẬN
Phim xquang bụng đứng là phương tiện có giá trị trong chẩn đoán tổn thương tạng rỗng sau mổ. Tùy theo thời điểm chụp phim và đặc điểm liềm hơi dưới cơ hoành thu được ta có thể nhận định đây là liềm hơi sinh lý hay liềm hơi của tổn thương tạng rỗng sau mổ.
Một liềm hơi lớn (chiều cao >11,7 mm) cùng với hình ảnh liệt ruột vào thời điểm khí sinh lý sau mổ hầu hết đã được hấp thu (từ ngày hậu phẫu thứ 5) là những đặc điểm trên xquang bụng đứng nghi ngờ tổn thương tạng rỗng sau mổ.
TÀI LIỆU THAM KHẢO
1. Bevan P.G.( 1961), " Incidence of post-operative pneumoperitoneum and its significance" , Br Med J , 2, pp:605-609.
2. Draper K., Jefson R., Jongeward R. et al (1997), " Duration of postlaparoscopic pneumoperitoneum" Surg Endosc ,11, pp: 809–811.
3. Gayer G., Hertz M., Zissin R (2004), " Postoperative Pneumoperitoneum: Prevalence, Duration, and Possible Significance", Seminars in Ultrasound, CT, and MRI, 25( 3), pp: 286-289.
4. Lee C.H., Kim J.H., Lee M.R.(2012), " Postoperative pneumoperitoneum: guilty or not guilty?" thesurgery.or.kr, pp: 227-231.
5. Miller R.E., Nelson S.W.(1971), " The roentgenologic demonstration of tiny amounts of free intraperitoneal gas: experimental and clinical studies" , Am J Roentgenol Radium Ther Nucl Med ,112, pp:574-85.
6. Millitz1 K. et al (1994), "Pneumoperitoneum After Laparoscopic Cholecystectomy: Frequency and Duration as Seen on Upright Chest Radiographs ", AJR.,163, pp :837-839.